Sommaire
- Orgelet et chalazion : quelle différence ?
- Chiffres : quelle est la fréquence de cette infection bactérienne ?
- Quels sont les symptômes de l'orgelet ?
- Quelles sont ses causes ?
- Quels sont ses facteurs de risques ?
- Quelles sont les personnes à risque ?
- Quelle est la durée de la maladie ?
- L'orgelet est-il contagieux ?
- Qui, quand consulter ?
- Quelles sont les complications de l'orgelet ?
- Quels examens et analyses en cas de symptômes ?
- Quels sont les traitements de l'orgelet ?
- Complications : quand s'inquiéter ?
- Peut-on prévenir l'orgelet ?
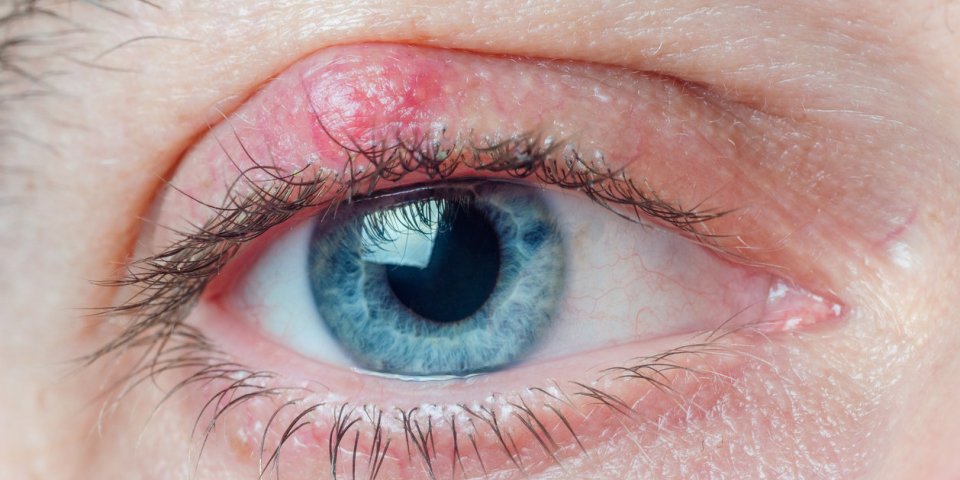
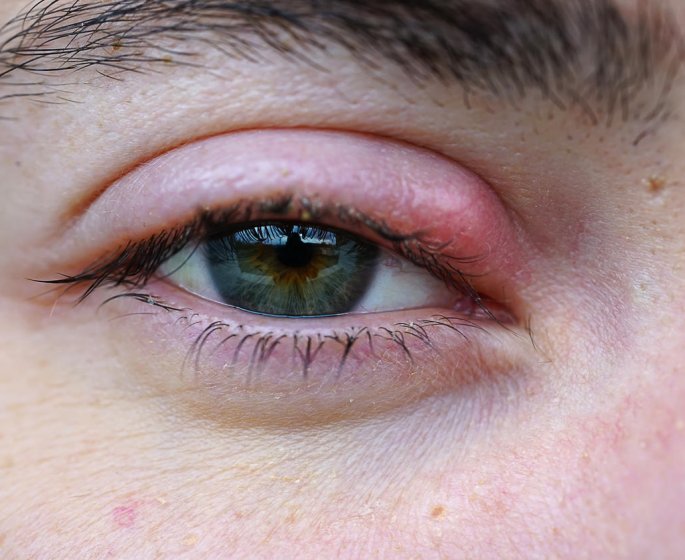
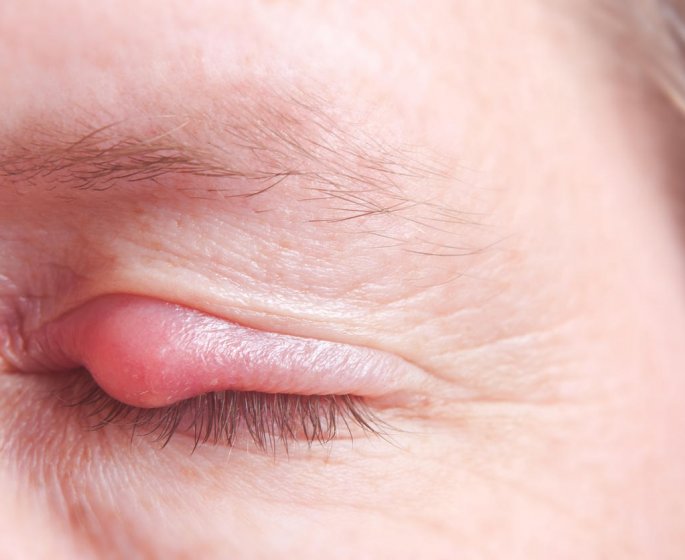
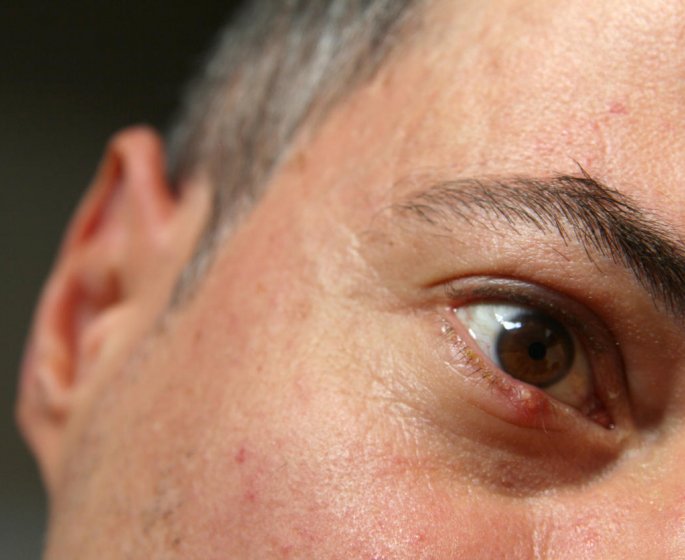
Un orgelet est une infection bactérienne bénigne qui se forme en quelques jours à la base des cils, au bord de la paupière. Il est également appelé "compère Loriot". Il s'apparente à un petit bouton rouge, qui peut être purulent et se forme à la base d’un cil, au niveau d’un follicule pilo-sébacé : le cil est enchâssé par sa racine dans un sac ou follicule auquel sont annexés une glande sébacée qui produit le sébum et un muscle dit horripilateur qui redresse le poil lorsqu’il se contracte.
L’orgelet est généralement douloureux. Néanmoins, il ne provoque aucun trouble de vision et disparait généralement spontanément.
Photo : un orgelet chez la femme
 © Creative Commons
© Creative Commons
Crédit : Andre Riemann - CC - Licence : domaine public https://commons.wikimedia.org/wiki/File:Stye02.jpg
Orgelet et chalazion : quelle différence ?
Ces deux lésions ophtalmologiques se ressemblent et il est important de savoir les différencier. L'orgelet et le chalazion sont tous deux des blépharites localisées (inflammation ou infection des paupières), mais leur origine et leurs symptômes sont différents. Le chalazion est une inflammation d'une des glandes de Meibomius contenues dans le cartilage des paupières. Il dure plus longtemps que l’orgelet, et contrairement à lui, il ne provoque aucune douleur. Le chalazion peut durer 4 à 8 semaines.
Dans le cas du chalazion, une glande de Meibomius grossit et s'enkyste, ce qui se traduit par une petite surélévation de la paupière, sans communication avec le bord libre de la paupière sur lequel sont insérés les cils. Il peut se trouver à l’extérieur ou à l’intérieur de la paupière. Le chalazion peut se résorber en plusieurs semaines, mais doit souvent être enlevé chirurgicalement.
Chiffres : quelle est la fréquence de cette infection bactérienne ?
L’orgelet est une affection très fréquente qui touche toutes les populations, notamment les enfants.
Quels sont les symptômes de l'orgelet ?
Les principaux symptômes de l’orgelet sont locaux. L’orgelet est généralement unilatéral. Il ne provoque pas de fièvre. On peut observer :
- un petit bouton rouge en bordure de la paupière qui apparait rapidement ;
- une douleur à la paupière près de la racine des cils qui survient en 24 à 48 heures ;
- des paupières gonflées localement ;
- un larmoiement unilatéral ;
- une sensation de corps étranger dans l’œil ;
- du pus dans l’œil quand l’orgelet se perfore spontanément.
Quelles sont ses causes ?
La principale cause de l’orgelet est l’obstruction d’un follicule pileux, au niveau d’un cil, qui provoque une inflammation puis une infection par le staphylocoque aureus présent sur la peau. Ce staphylocoque peut être apporté par des mains mal lavées, une mauvaise hygiène des verres de contact ou l’utilisation de maquillage périmé.
Quels sont ses facteurs de risques ?
Les facteurs de risque de développer des orgelets à répétition sont multiples. On note :
- l'utilisation du maquillage périmé ou infecté sur les paupières ou les cils ;
- le port de lentilles de contact mal décontaminées ou la manipulation de verres de contact avec une mauvaise hygiène des mains ;
- les situations stressantes ;
- les modifications hormonales ;
- la sécheresse oculaire quelle qu’en soit l’origine : une blépharite, une inflammation du bord des paupières, un syndrome de Gougerot Sjogren… ;
- la rosacée de type oculaire, caractérisée par une irritation des yeux.
Quelles sont les personnes à risque ?
Les personnes à risque d’orgelet sont :
- les diabétiques ;
- les personnes ayant une mauvaise hygièn e, notamment des mains ;
- les personnes qui portent des verres de contact pour la vue ou à visée cosmétique.
À noter : des orgelets à répétition doivent motiver la recherche d’un diabète, surtout chez une personne à risque.
Quelle est la durée de la maladie ?
Un orgelet guérit spontanément en 4 à 5 jours, en l’absence de complications, qui sont rares. Un traitement adapté permet de faire disparaitre l’orgelet 2 à 3 jours.
L'orgelet est-il contagieux ?
Les orgelets sont contagieux, même si la contagiosité n’est pas trop importante du fait que l’œil n’est pas une zone de contact. Toutefois, il est fréquent que l’orgelet se transmette d’un œil à l’autre après frottement des yeux sans lavage des mains.
Qui, quand consulter ?
L’orgelet ne nécessita pas forcément de consultation médicale. En cas de doute, une consultation chez le médecin généraliste peut être nécessaire. La consultation chez l’ophtalmologiste n’est pas indiquée.
En revanche, il est recommandé de consulter son médecin quand :
- la douleur est très importante ;
- la paupière est très gonflée ;
- il y a de la fièvre ;
- l’oeil est rouge ;
- l’orgelet persiste plus de 10 jours ;
- l’orgelet récidive fréquemment ;
- il existe un déficit immunitaire connu ;
- il existe un diabète.
Quelles sont les complications de l'orgelet ?
En premier lieu, consultez votre médecin généraliste, traitant. Les complications de l’orgelet sont exceptionnelles. Dans le cas où il s’agit d’une personne fragile ou immunodéprimée, on peut observer :
- une infection touchant les tissus de l’œil. Il est alors impératif de consulter un ophtalmologiste ;
- une blépharite staphylococcique, infection sévère et chronique de la paupière.
Quels examens et analyses en cas de symptômes ?
Le diagnostic de l’orgelet se fait essentiellement sur l’observation des symptômes et sur l’examen clinique. Aucun examen complémentaire n’est nécessaire. En cas de récidives fréquentes d’orgelet, la recherche d’un diabète par le dosage sanguin de la glycémie à jeun peut être recommandée.
Quels sont les traitements de l'orgelet ?
Dans la plupart des cas, l’orgelet ne provoque pas de troubles visuels et guérit spontanément en quelques jours. Des antibiotiques locaux sous forme de collyre ou de pommade à mettre dans l’œil pourront être prescrits par le médecin. Dans tous les cas, des mesures d’hygiène locale sont nécessaires pour accélérer la guérison et éviter la contamination à l’autre œil.
Les mesures d’hygiène locale
- Appliquer sur l’œil fermé une compresse humide et tiède avec de l’eau préalablement bouillie, pendant 10 à 15 minutes, 3 à 4 fois par jour ;
- éviter de toucher ou de gratter l’œil ;
- ne porter ni maquillage, ni verres de contact ;
- ne jamais percer un bouton près de l’œil.
Antibiothérapie locale
Des gouttes ophtalmiques ou collyre, ou encore une pommade antibiotique peuvent être prescrits par le médecin.
L'application d'un anti-staphylococcique local, tel que l'acide fucidique, les cyclines, les aminosides ou la rifamycine, peut être envisagée pour les formes récidivantes ou chez les sujets à risque de blépharite chronique. Le traitement dure entre 5 et 8 jours. Il est conseillé de bien se laver les mains avant et après les soins locaux.
Les lavages au sérum physiologique, comme l'administration de collyres ou pommades ophtalmiques, peuvent parfois nécessiter l'aide d'une tierce personne.
Le respect des modalités de conservation des collyres est indispensable. Un collyre est personnel et ne doit pas être "prêté".
En cas d'association de collyres, un délai d'au moins 5 minutes doit être respecté entre les instillations afin d'optimiser l'efficacité de chaque collyre. Parfois, certains collyres ne peuvent être administrés en même temps. L’avis d’un pharmacien est recommandé.
Chirurgie
Dans les cas résistants aux antibiotiques ou enkystés, une incision sous anesthésie locale peut être pratiquée par l’ophtalmologiste pour drainer l’orgelet, afin de soulager la pression, la douleur et accélérer la guérison. C’est le seul cas dans lequel l’orgelet doit être percé et ceci doit être exclusivement réalisé par un professionnel.
Complications : quand s'inquiéter ?
Les lésions s'étendent sur les joues, que faire ?
Mon conseil de médecin généraliste :
"Si l’orgelet ne régresse pas après 48 heures ou si la rougeur s’étend sur les joues, il est nécessaire de consulter un médecin ou un ophtalmologiste rapidement, car une antibiothérapie générale peut être nécessaire. Cela reste cependant exceptionnel".
Faut-il percer l'orgelet ?
Il est toujours recommandé de ne pas toucher un orgelet, pour éviter la contamination à l’autre oeil. Percer un orgelet est donc contre-indiqué. Il est conseillé d’éviter de se maquiller et de porter ses verres de contact. Percer un orgelet n’amènera pas de soulagement. Celui-ci devra être apporté par un traitement bien conduit, conseillé par le médecin ou le pharmacien.
Peut-on prévenir l'orgelet ?
Pour éviter les orgelets, plusieurs doivent être respectées :
- avoir une bonne hygiène des yeux et des mains ;
- ne pas appliquer de produit à risque d'infecter les paupières (crème, maquillage, fond de teint…) ;
- ne jamais partager de maquillage avec d’autres personnes ;
- se laver les mains avant de se toucher les yeux ;
- se laver les mains avant de la manipulation de verres de contact ;
- désinfecter les verres de contact de façon appropriée avec une solution de nettoyage antiseptique.
Les bons réflexes pour éviter les récidives d'orgelet
Les conseils aux personnes souffrant d’orgelets à répétition sont :
- avoir une hygiène des mains rigoureuses ;
- ne jamais se frotter les yeux ;
- se démaquiller tous les soirs ;
- ne pas prêter ses produits de maquillage ;
- nettoyer correctement les lentilles de contact.
Conseils aux patients porteurs de lentilles de contact
Le port de lentilles constitue le facteur de risque principal de toutes les infections ophtalmologiques comme l’orgelet, les conjonctivites, les blépharites ou encore les kératites. L’éducation des personnes à l’utilisation de lentilles de contact doit être rigoureuse. La prévention de ces infections repose sur un respect strict des mesures d'hygiène :
- éviter tout contact des lentilles avec l'eau courante, y compris par l'intermédiaire de l'étui qui doit être lavé avec les mêmes produits d'entretien ;
- être vigilant lors des bains (piscine, mer, etc.) ou encore des douches ;
- se laver et s'essuyer soigneusement les mains avant toute manipulation des lentilles ;
- respecter strictement les temps de portage et les délais de renouvellement (propres à chaque type de lentilles) ;
- ne pas échanger ses lentilles avec une autre personne (y compris les lentilles cosmétiques simples) ;
- les lentilles de contact ne doivent pas être portées pendant une infection oculaire comme un orgelet, par exemple, ni réutilisées avant la guérison complète de celle-ci après vérification par un ophtalmologiste, si nécessaire ;
- les porteurs de lentilles doivent être prévenus qu'en cas de douleur, et/ou rougeur, et/ou baisse de la vision. Ils doivent retirer les lentilles sans les jeter, et consulter dans les plus brefs délais un ophtalmologiste auquel ils apporteront leurs lentilles, mais aussi le flacon de stockage et la solution d'entretien en cours pour une analyse éventuelle.
Reconnaitre un orgelet, Ameli.fr, 17 décembre 2019
Infections oculaires, apisoap-beta.vidal.fr/